Cutaan T-cellymfoom (CTCL) is een zeldzame en moeilijk te diagnosticeren kwaadaardige tumor van het lymfestelsel. De ziekte wordt veroorzaakt door de ongecontroleerde groei van T-cellen in het lymfestelsel van de huid. Vergeleken met "klassieke" systemische lymfomen, heeft het verschillende symptomen. Hoe herken je huid-T-cellymfoom? Wat is de behandeling?
Inhoudsopgave
- Cutaan T-cellymfoom (CTCL) - oorzaken
- Cutaan T-cellymfoom (CTCL) - symptomen
- Cutaan T-cellymfoom (CTCL) - diagnose
- Cutaan T-cellymfoom (CTCL) - behandeling
Cutaan T-cellymfoom (CTCL) is een van de meer dan 40 soorten non-Hodgkin-lymfoom.1 CTCL verschilt van het gebruikelijke beeld van lymfoom omdat het zich voornamelijk in de huid ontwikkelt, niet in de lymfeklieren.
De bron van het neoplastische proces bij dit type kanker is de ongecontroleerde groei van T-lymfocyten, dwz cellen die verantwoordelijk zijn voor cellulaire immuunresponsen gericht op het elimineren van de "dreiging".
Lymfocyten in de huid zijn de primaire tumorplaats voor kanker, maar lymfoomcellen kunnen zich soms via het lymfestelsel naar de lymfeklieren verspreiden via het lymfatische infiltraat en / of naar inwendige organen.
De meest voorkomende typen CTCL zijn:
- mycosis fungoides (MF)
- Lymfomatoïde papulosis (zeer milde ziekte)
- primair cutaan anaplastisch grootcellig T-cellymfoom (pcALCL) 2'3'4'5
Snelle en juiste diagnose en implementatie van de juiste oncologische behandeling biedt patiënten kansen om het proces gedurende vele jaren te stabiliseren en vermindert de last van het leven met de ziekte.
Non-Hodgkinlymfoom (NHL) is de achtste grootste oorzaak van kanker ter wereld bij mannen en elfde bij vrouwen. Geschat wordt dat jaarlijks bij meer dan 350.000 mensen de diagnose van deze lymfomen wordt gesteld
Cutane T-cellymfomen (CTCL) zijn goed voor in totaal 2-3% van de NHL-gevallen en 65-80% van alle primaire cutane lymfomen.1.2, 3.3, 4.5, 7, 8.9, 10, 11, 12
CTCL wordt als een zeldzame ziekte beschouwd, d.w.z. volgens de criteria van het Europees Geneesmiddelenbureau (EMA) is het aantal mensen dat erdoor wordt getroffen niet groter dan 5 op 10.00013.
Volgens de gegevens van prof. Małgorzata Sokołowska-Wojdyło, van de afdeling en kliniek voor dermatologie, venereologie en allergologie, GUM, in Polen lijden ongeveer 2.000 mensen aan CTCL.
Mycosis fungoides, het meest voorkomende subtype van de ziekte, is verantwoordelijk voor ongeveer 60% van de CTCL-gevallen.
Primair cutaan anaplastisch grootcellig T-cellymfoom is goed voor ongeveer 10% van de gevallen.
Cutaan T-cellymfoom (CTCL) - oorzaken
Zoals bij veel andere neoplastische ziekten, zijn de oorzaken van de ontwikkeling van CTCL complex en niet volledig begrepen - de invloed van genetische, omgevings- en immunologische factoren is aangegeven.
Tegelijkertijd wordt er gelet op voorwaarden als:
- langdurige beroepsmatige blootstelling aan chemicaliën
- het optreden van auto-immuunziekten
- atopische dermatitis
- netelroos
- het nemen van immunosuppressiva
- eerdere kankertherapie
Er zijn ook meldingen van de impact van specifieke bacteriële of virale infecties.4,5,14,15
Houd er echter rekening mee dat bij veel patiënten met de diagnose CTCL dergelijke factoren helemaal niet bestaan.
Lees ook: Waldenström's macroglobulinemie: oorzaken, symptomen, behandeling en prognose Folliculair lymfoom: oorzaken, symptomen, behandeling Burkitt-lymfoom: oorzaken, symptomen, behandelingCutaan T-cellymfoom (CTCL) - symptomen
CTCL heeft een ander klinisch verloop in vergelijking met "klassieke" systemische lymfomen. De meeste patiënten ervaren huidverschijnselen (huiduitslag, pruritus) vanaf een vroeg stadium van de ziekte.
Deze symptomen zijn echter niet-specifiek en kunnen vaak worden verward met andere huidaandoeningen (bijv. Atopische dermatitis, psoriasis of allergische reacties) .4,11,14,15,16,17
In de latere stadia van CTCL worden de lymfeklieren en andere organen binnengedrongen door lymfoom. In de gevorderde stadia van de ziekte worden het volgende waargenomen:
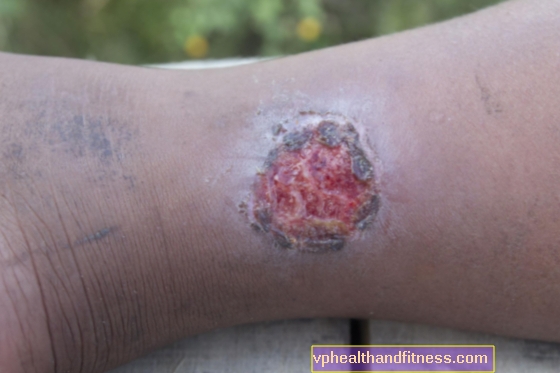
- zweren
- secundaire bacteriële infecties op huidlaesies
- vergrote lymfeklieren
- evenals lastige jeuk en pijn van de huid4,16,17
Het klinische verloop van de ziekte is traag en duurt vele jaren, daarom is het cruciaal om de beste kwaliteit van leven voor de patiënt te behouden.
Vanwege de zeer sterke manifestatie van de huid in de vorm van talrijke erythemateuze exfoliërende laesies, infiltratieve, blauw-rode tumoren met de neiging om massale zweren te vormen, leidt de ziekte zeer snel tot een gevoel van gebrek aan zelfacceptatie door patiënten en terugtrekking uit het functioneren in de omgeving.18, 19, 20
Onderzoek wijst ook uit dat ongeveer 40% van de CTCL-patiënten pijn ervaart en 13% van de CTCL-patiënten weinig of geen pijn.
Patiënten ervaren, behalve jeuk, haaruitval en andere huidproblemen (sijpelen, huidinfecties, intense droge huid, peeling, dunne en gevoelige huid), daarnaast huid- en spierpijn die slaapstoornissen, bewegingsstoornissen en problemen met het functioneren van de handen veroorzaken.
De genoemde symptomen hebben uiteraard invloed op het lichamelijk functioneren, maar zijn ook een psychische belasting en hebben een negatief effect op het persoonlijke, sociale en professionele leven van patiënten.18,19
Door de ziekte worden patiënten gedwongen hun werkuren te verminderen of op te zeggen (pensionering) naarmate de ziekte voortschrijdt. De zichtbaarheid van huidlaesies veroorzaakt ook een gevoel van beperking en leidt tot een grotere huiddekking in vergelijking met gezonde mensen.
Huidpijn en gevoeligheid hebben ook invloed op de dagelijkse activiteiten en vormen een significante belemmering voor normaal functioneren, als gevolg van de misvorming van het lichaam en het daarmee samenhangende sociale stigma.18,19,21,22
Volgens de deskundige prof. Sokołowska-Wojdyło, afdeling en klinieken voor dermatologie, venereologie en allergologie in GdańskHet kan moeilijk zijn om een diagnose van CTCL te stellen
Vaak kunnen de symptomen van kanker vergelijkbaar zijn met huidveranderingen bij psoriasis of eczeem. De voorbode van het meest voorkomende huidlymfoom - mycosis fungoides - kan pruritus zijn, evenals erythemateuze en infiltratieve veranderingen in gebieden die niet worden blootgesteld aan de zonnestralen, soms erythrodermie, d.w.z. gegeneraliseerde huidontsteking (de huid van bijna het hele lichaam is rood). De meeste huidlymfomen hebben een lange geschiedenis. Sommige ontwikkelen zich geleidelijk, wat leidt tot pijnlijke tumoren met desintegratie, en in latere stadia tot de betrokkenheid van lymfeklieren en inwendige organen.
Cutaan T-cellymfoom (CTCL) - diagnose
In de meeste gevallen van CTCL wordt de eerste diagnose gesteld door een dermatoloog samen met een patholoog.
Het basisonderzoek dat de diagnose van CTCL mogelijk maakt, is de histopathologische evaluatie van de huid, soms aangevuld met de histopathologische evaluatie van de lymfeklier of een deel van het aangetaste orgaan.
Als CTCL wordt vermoed, moet een aanvullende immunofenotypische beoordeling worden uitgevoerd, waardoor het lymfoom in de groep van T-, B- of NK-cellen kan worden ingedeeld.
- Histopathologisch onderzoek - wat is het? Het verloop en de resultaten van het histopathologisch onderzoek
In twijfelachtige situaties, wanneer het basisonderzoekspanel geen duidelijke diagnose van CTCL geeft, kan het ook worden aangevuld met aanvullende tests, bijvoorbeeld moleculaire tests, beeldvormende tests: röntgenfoto's - röntgenfoto's, computertomografie - CT.2,3,4,5
- Moleculaire diagnose van neoplasmata
De diagnose van CTCL wordt ook aangevuld met de beoordeling van de omvang van huidlaesies, hun klinische vooruitgang en de beoordeling van factoren die de prognose beïnvloeden.
Het uitvoeren van een dergelijke nauwkeurige diagnose is cruciaal bij het selecteren van de juiste therapiemethode en bij het beoordelen van de effectiviteit van de toegepaste behandeling.2,3,4,5,23
Cutaan T-cellymfoom (CTCL) - behandeling
CTCL-therapie hangt af van het subtype en de ernst van de ziekte. Mogelijke behandelingsopties, afhankelijk van het CTCL-subtype, zijn onder meer lokale behandeling, fototherapie, radiotherapie en in meer gevorderde stadia systemische behandeling.
Een aanvullende behandelingsoptie voor jonge patiënten in een goede algemene conditie in een vergevorderd stadium van de ziekte is allogene stamceltransplantatie (alloHSCT), die kan worden gebruikt nadat de behandeling heeft gefaald.2
Bron:
- Ik raakte. Instituut voor Hematologie en Transfusiegeneeskunde. Soorten non-Hodgkin-lymfoom. Toegang: http://www.ihit.waw.pl/rodzaje-chloniakow-nieziarniczych.html
- Sokołowska-Wojdyło M. (2013) Poolse Vereniging voor Klinische Oncologie. Primaire huidlymfomen. Toegang: http://www.onkologia.zalecenia.med.pl/pdf/zalecenia_PTOK_2013_tom2_ksiazka_2_pierwotne_chloniaki_skory.pdf
- Sokołowska-Wojdyło M. Primaire cutane lymfomen Klinische oncologie Deel 3. Gdańsk 2015.
- Sokołowska-Wojdyło M, Maj J, Robak E, Placek W, Wojas-Pelc A, Jankowska-Konsur A, Olek-Hrab K, Gniadecki R, Rudnicka L. (2017) Primaire cutane lymfomen - diagnostische en therapeutische richtlijnen van de Poolse dermatologische Maatschappij. Herhaal Dermatol 104 (3): 243-268.
- Warzocha K, Robak T, Meder J, Dmoszyńska A. Lymfoproliferatieve neoplasmata. Non-Hodgkin-lymfomen Interna Szczeklik's Manual of Internal Medicine Krakow 2017.
- http://onkologia.org.pl/chloniak-nie-hodgkina-c82-c85/
- Sokołowska-Wojdyło M, Lech-Marańda E, Placek W, Meder J, Zaucha JM, Walewski J. (2010) Behandeling van primaire cutane lymfomen. Aanbevelingen van de afdeling Huidlymfoom van de Poolse Lymfoom Onderzoeksgroep (PLRG). Oncology in Clinical Practice 6 (1): 29-47.
- LRF. (2012) T-cellymfoom. Toegang: https://www.lymphoma.org/aboutlymphoma/nhl/tcell/ (9.4.2018).
- Ik raakte. Instituut voor Hematologie en Transfusiegeneeskunde. Cutaan T-cellymfoom. Toegang: http://www.ihit.waw.pl/chloniak-skorny-t-komorkowy.html
- Willemze R, Hodak E, Zinzani PL, Specht, Ladetto. (2018) Primaire cutane lymfomen: ESMO-richtlijnen voor diagnose, behandeling en follow-up. Ann Oncol 29 (suppl_4): iv30-iv40.
- Wilcox RA. (2016) Cutaan T-cellymfoom: update uit 2016 over diagnose, risicostratificatie en beheer. Am J Hematol 91 (1): 151-165.
- Kuśnierczyk P. (2010) Structuur en functie van immunoglobuline-achtige receptoren van natuurlijke cytotoxische cellen bij mensen. Chemie, milieu, biotechnologie XIV: 165-174.
- https://www.orpha.net/orphacom/cahiers/docs/GB/Prevalence_of_rare_diseases_by_alphabetical_list.pdf
- Sokołowska-Wojdyło M, Nowicki R. (2013) Differentiatie van primaire cutane lymfomen en atopische dermatitis - een steeds actueler probleem. Allergie Astma Immunologie 18 (1): 25-31.
- Ik raakte. (2012) Instituut voor Hematologie en Transfusiegeneeskunde. Risicofactoren en oorzaken van non-Hodgkin-lymfomen. Toegang: http://www.ihit.waw.pl/Czynniki-ryzyka-i-przyczyny-chloniakow-nieziarniczych.html
- Willemze R, Jaffe ES, Burg G, Cerroni L, Berti E, Swerdlow SH, Ralfkiaer E, Chimenti S, Diaz-Perez JL, Duncan LM, Grange F, Harris NL, Kempf W, Kerl H, Kurrer M, et al. (2005) WHO-EORTC-classificatie voor huidlymfomen. Bloed 105 (10): 3768-3785.
- Girardi M, Heald PW, Wilson LD. (2004) De pathogenese van mycosis fungoides. N. Engl. J. Med. 350 (19): 1978-1988.
- Selman LE, Beynon T, Radcliffe E, Whittaker S, Orlowska D, Child F, Harding R. (2015) "We dragen allemaal een last die we niet delen": een kwalitatieve studie van de impact van cutane T- cellymfoom op het gezin. Br. J. Dermatol. 172 (6): 1581-1592.
- Beynon T, Selman L, Radcliffe E, Whittaker S, Child F, Orlowska D, Morgans C, Morris S, Harding R. (2015) "We moesten overstappen op eenpersoonsbedden omdat ik jeuk in de nacht": een kwalitatieve studie van de ervaringen, attitudes en benaderingen van het omgaan met patiënten met cutaan T-cellymfoom. Br. J. Dermatol. 173 (1): 83-92.
- Wright A, Wijeratne A, Hung T, Gao W, Whittaker S, Morris S, Scarisbrick J, Beynon T. (2013) Prevalentie en ernst van pruritus en kwaliteit van leven bij patiënten met cutaan T-cellymfoom. J Pijn Symptoom Beheer 45 (1): 114-119.
- Orlowska D, Selman LE, Beynon T, Radcliffe E, Whittaker S, Child F, Harding R. (2018) "Het is een traumatische ziekte, traumatisch om te zien." Een kwalitatief onderzoek naar de ervaringen van nabestaanden mantelzorgers van patiënten met cutaan T-cellymfoom. Br. J. Dermatol.
- Olsen EA, Whittaker S, Kim YH, Duvic M, Prince HM, Lessin SR, Wood GS, Willemze R, Demierre M-F, Pimpinelli N, Bernengo MG, Ortiz-Romero PL, Bagot M, Estrach T, Guitart J, et al. (2011) Klinische eindpunten en responscriteria bij mycosis fungoides en het Sézary-syndroom: een consensusverklaring van de International Society for Cutaneous Lymphomas, het United States Cutaneous Lymphoma Consortium en de Cutaneous Lymphoma Task Force van de Europese Organisatie voor Kankeronderzoek en Behandeling . J. Clin. Oncol. 29 (18): 2598-2607.
- Mitteldorf C, Grabbe S, Stadler R. (2017) WHO-Klassifikation en clinisches Spektrum der kutanen Lymphome. Hautarzt 68 (9): 682-695.
.jpg)




















---badanie-wydolnoci-y-i-ttnic.jpg)
