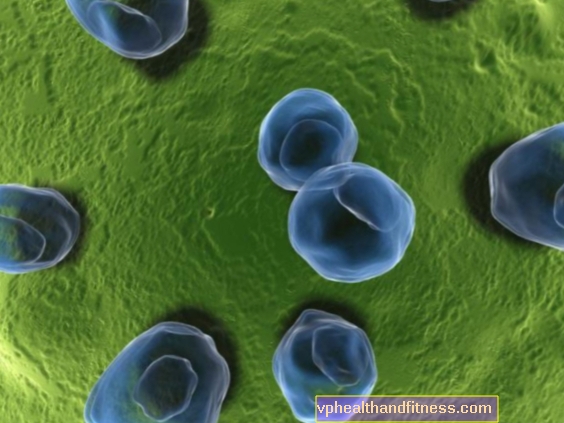
Vaginale mycose, ook wel spruw genoemd, had minstens één op de vier vrouwen in haar leven. Paddestoelen vallen minder vaak de geslachtsdelen van mannen aan. De ziekte kan zich ontwikkelen ondanks het feit dat we om persoonlijke hygiëne geven. Helaas komt vaginale mycose ook vaak terug.
Vaginale mycose wordt meestal veroorzaakt door de gist Candida albicans (whitewash), daarom wordt de ziekte ook wel candidiasis of gist genoemd. Zoals de meeste paddenstoelen gedijt gist het beste op warme, donkere en vochtige plaatsen, dus de vagina is de perfecte plek voor hen. Candida albicans leeft op de huid en in de dikke darm van ieder mens en doet ons niets. Het is een onderdeel van de natuurlijke flora van ons lichaam. Hetzelfde als de zogenaamde vriendelijke bacteriën, d.w.z. lactobacillen die in de vagina van een gezonde vrouw worden aangetroffen. Ze stellen vast dat daar een licht zure omgeving heerst, die een barrière vormt voor pathogene micro-organismen, waaronder gisten. Zolang onze immuniteit niet wordt aangetast en het evenwicht tussen de verschillende microben in het lichaam wordt gehandhaafd, is alles in orde. Maar wanneer het aantal lactobacillen afneemt of de immuniteit verzwakt, vermenigvuldigen de gisten zich zonder onderscheid en veroorzaken ze mycose.
Vaginale mycose - wat is het?
»Antibiotica, want door pathogene microben te doden, doden ze ook de bacteriën die nodig zijn om een zure vaginale omgeving te behouden. Van sommige antibiotica (bijv. Tetracyclines) is ook aangetoond dat ze zelf rechtstreeks de groei van schimmels stimuleren.
»Vrouwelijke hormonen, vooral oestrogenen - maar liefst 14 procent vrouwen ontwikkelen mycose tijdens de zwangerschap omdat de hormonale storm de zuurgraad van de vagina beïnvloedt. De omgeving wordt ideaal voor de ontwikkeling van wit bleekmiddel. Bovendien verzwakt de immuniteit enigszins tijdens de zwangerschap. Bij sommige vrouwen treden soortgelijke veranderingen, hoewel op een veel kleinere schaal, ook op tegen het einde van de menstruatiecyclus. Dit betekent dat deze vrouwen elke 3-4 weken een hoger risico lopen op ringworm. Ook hebben degenen die anticonceptiepillen nemen of hormoonvervangende therapie (HST) gebruiken, meer kans op het ontwikkelen van schimmelontsteking. Omdat menstruatiebloed de zuurgraad van de vagina verlaagt, zijn sommige vrouwen ook vatbaarder voor ringworm kort voor of tijdens de menstruatie.
»Zwakte, ziekten en geneesmiddelen die de immuniteit verminderen (zoals corticosteroïden om astma of lupus te behandelen).
»Stress en een onjuiste voeding, arm aan vitamines en micro-elementen, hebben ook een negatief effect op de immuniteit en zijn dus indirect verantwoordelijk voor de ontwikkeling van mycose op intieme plaatsen.
»Diabetes is ook een bondgenoot van mycose. Dit komt omdat hoge suikerspiegels in de urine Candida albicans kunnen overgroeien. Zoet is een geweldig medium voor hen.
»Overmatige en in feite onjuiste hygiëne van intieme delen bevordert de ontwikkeling van mycose. Te intensief (soms met irrigatie) en veelvuldig wassen, vooral met alkalische zepen, kan het natuurlijke evenwicht in de vaginale omgeving verstoren en het risico op schimmelinfecties vergroten. Ook het gebruik van de zeep, handdoeken of badpakken van iemand anders, die op de loer liggen door gisten, kan ook candidiasis veroorzaken.
Candida is een soort gistachtige schimmel. Ze omvatten verschillende soorten, waaronder Candida albicans, de meest voorkomende vaginale mycose bij vrouwen, en penis bij mannen. Wetenschappers stellen vast dat in de afgelopen twintig jaar aanzienlijk meer vrouwen mycose hebben opgelopen, veroorzaakt door nieuwe en nieuwe soorten candida. Volgens artsen veroorzaken deze nieuwe variëteiten ten eerste atypische symptomen van schimmelinfectie en ten tweede zijn ze veel resistenter tegen de zogenaamde standaard behandeling.
Lees ook: Trichomoniasis - symptomen van infectie, behandeling, complicaties Bacteriële vaginose: symptomen, oorzaken, behandeling Huismiddeltjes voor vaginale jeuk: effectief en gevaarlijkAls een vrouw lijdt aan terugkerende mycose, is ze waarschijnlijk tijdens geslachtsgemeenschap geïnfecteerd door haar partner. Het blijkt dat mannen vaak drager zijn van verschillende stammen van de schimmel en deze, onbewust, doorgeven aan hun partners. Candidiasis heeft ook de voorkeur door het dragen van ondergoed gemaakt van kunstmatige vezels en obesitas. In beide gevallen zweten we meer, en overmatige vochtigheid en hitte in intieme delen zijn de favoriete omstandigheden van gisten.
Doe het noodzakelijkerwijs
Vaginale mycose - symptomen
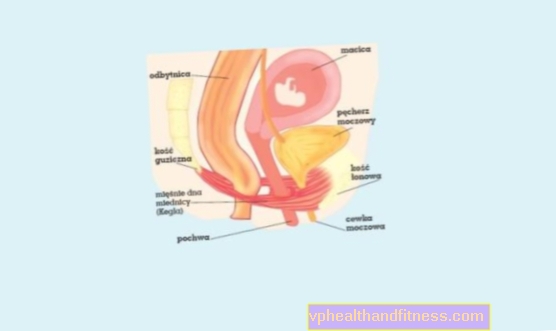
De symptomen variëren, maar het meest kenmerkend is de toenemende jeuk en verbranding van de schaamlippen, die ook rood en gezwollen kunnen zijn. Vaginale afscheiding treedt meestal op. Ze kunnen witachtig, dik (soms kaasachtig genoemd) of waterig zijn. Ze hebben een onaangename penetrante gistgeur, maar kunnen ook reukloos zijn. Soms ervaart een vrouw ook pijn en branderig gevoel tijdens het urineren. Bij mannen heeft mycose van intieme gebieden invloed op de eikel, voorhuid, urethra en soms de anus. De voorhuid en de eikel kunnen rood en gezwollen zijn. De man ervaart jeuk en branderig gevoel in het perineum en pijn bij het urineren. Dit zijn niet altijd ernstige aandoeningen, dus heren, die mycose behandelen als een pijnlijke ziekte, gaan zelden naar een dokter. Helaas zijn ze dan een bron van infectie voor partners. Als een vrouw mycose vermoedt, moet ze snel een gynaecoloog raadplegen. De arts heeft meestal geen moeite met het stellen van een diagnose. Maar soms laat hij of zij een microbiologische test uitvoeren om te zien welk type gist de ziekte heeft veroorzaakt. Een monster van vaginale afscheiding wordt vervolgens genomen en onder een microscoop onderzocht. Soms worden de verzamelde gisten in het laboratorium gekweekt om te bepalen voor welke medicijnen ze gevoelig zijn.
Vaginale mycose - behandeling
Om herhaling van de ziekte te voorkomen, moet haar partner samen met de vrouw worden behandeld. Een man krijgt meestal orale medicatie en soms actuele crèmes. Hij neemt slechts één tablet, maar de therapeutische concentratie van het medicijn blijft nog 3-4 dagen in het lichaam. Orale behandeling is niet voldoende voor een vrouw. De gynaecoloog bestelt ook vaginale bolletjes, die 's nachts worden ingebracht, en actuele crèmes. Kwalen kunnen enigszins worden verlicht door kruidenbaden, bijvoorbeeld gemaakt van vagolavit, femonisept. Tijdens de behandeling mogen partners geen seks met elkaar hebben of zichzelf beschermen door een condoom te gebruiken. Na de behandeling is het de moeite waard bolletjes (bijv. Lactovaginaal) gedurende 7-10 dagen te gebruiken om de natuurlijke omgeving van de vagina te herstellen. U moet de instructies van de arts strikt opvolgen en niet zelf met de behandeling stoppen zodra u zich beter voelt. Onbehandelde mycose wordt meestal ernstiger en moeilijker te behandelen. Als een vrouw recidieven heeft, moet ze 10 dagen na het einde van de behandeling de reinheid van de vagina controleren om te zien of er hyfen zijn en om de kwaliteit van de bacteriële flora te bepalen.
maandelijkse "Zdrowie"---intymne-swdzenie-z-tendencj-do-nawrotw.jpg)