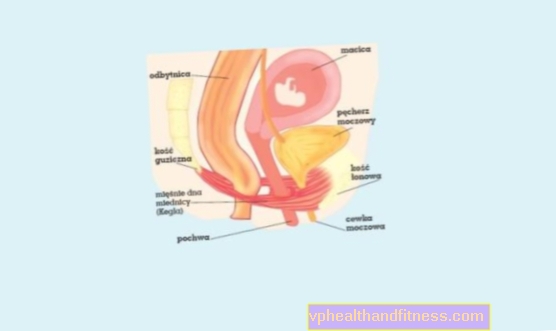
Gynaecologische neoplasmata worden onderverdeeld in onder meer ovarium-, endometrium-, eileider-, baarmoederhals-, vaginale en vulvaire kanker. Gynaecologische kankers zijn een zeer diverse groep, en door de locatie van de kanker kunnen de symptomen variëren.
Vanwege hun locatie zijn gynaecologische neoplasmata onderverdeeld in vulvaire, vaginale, cervicale, endometriale, eileiders, ovariële en trofoblastische neoplasma's. Gynaecologische neoplasmata kunnen ook worden ingedeeld in neoplasmata die zijn afgeleid van epitheelcellen (kanker) en bindweefselneoplasma's (sarcomen). Een andere groep bestaat uit neoplasmata die zich in de eierstok ontwikkelen en die geen carcinomen of sarcomen zijn.
Inhoudsopgave:
- Gynaecologische neoplasmata - baarmoederhalskanker
- Gynaecologische neoplasmata - endometriumkanker
- Gynaecologische tumoren - baarmoedersarcomen
- Gynaecologische tumoren - eierstokkanker
- Gynaecologische neoplasmata - kiemceltumoren van de eierstok
- Gynaecologische neoplasmata - gonadale neoplasmata
- Gynaecologische tumoren - vaginale kanker
- Gynaecologische tumoren - kanker van de vulva
- Gynaecologische neoplasmata - vulvair melanoom
- Gynaecologische neoplasmata - acinaire moedervlekken
- Gynaecologische neoplasma's - chorionkanker
Er zijn veel gynaecologische tumoren. De meest voorkomende worden hieronder beschreven, samen met hun symptomen en behandelingsopties die de moderne geneeskunde biedt.
Gynaecologische neoplasmata - baarmoederhalskanker
Baarmoederhalskanker is de meest voorkomende vorm van kanker van de geslachtsorganen ter wereld. In ontwikkelde landen wordt het steeds minder vaak gevonden vanwege de profylaxe. Het HPV-vaccin is effectief tegen het humaan papillomavirus type 6, 11, 16 en 18. Virustypes 16 en 18 zijn oncogeen en zijn verantwoordelijk voor 70 procent van de gevallen van baarmoederhalskanker wereldwijd.
Baarmoederhalskanker komt het meest voor bij postmenopauzale vrouwen, maar infectie met het humaan papillomavirus is de belangrijkste risicofactor.
Baarmoederhalskanker - preventie
De preventie van baarmoederhalskanker bestaat uit het uitvoeren van screeningsprogramma's, waardoor het mogelijk is om precancereuze laesies vroegtijdig op te sporen. Een eenvoudige screeningstest is een uitstrijkje.Het resultaat kan de diagnose van de precancereuze aandoening en de snelle implementatie van de behandeling mogelijk maken.
Pre-carcinomateuze aandoeningen omvatten intra-epitheliale neoplasie van lage (CIN 1), gemiddelde (CIN 2) en hoge (CIN 3) graad. Alleen laaggradige neoplasie hoeft niet te worden behandeld.
Baarmoederhalskanker - symptomen
De symptomen van baarmoederhalskanker zijn onder meer bloeding tussen of na de menopauze en stinkende vaginale afscheiding. Ze verschijnen in vergevorderde stadia, aanvankelijk geeft de tumor geen tekenen.
Baarmoederhalskanker - diagnose
Het is mogelijk om een diagnose te stellen door een cervicale biopsie uit te voeren. De klinische vooruitgang wordt weerspiegeld in de FIGO-classificatie, die vier graden kent. Graad I - baarmoederhalskanker alleen beperkt tot de baarmoederhals. Stadium II - kanker die structuren buiten de baarmoederhals infiltreert, maar de bekkenbeenwanden niet bereikt, het infiltreert de vagina en overschrijdt het onderste 1/3 deel niet.
Stadium III - de kanker van de infiltratie van het baarmoederslijmvlies die de benige wanden van het bekken bereikt, bedekt de vagina en overschrijdt 1/3 van het onderste deel. Stadium IV - kanker passeert de grens van het bekken of infiltreert het slijmvlies van de blaas of het rectum.
Baarmoederhalskanker - behandeling
De behandeling is afhankelijk van het stadium van de kanker. In pre-kanker of vroege stadia is de meest gebruikelijke procedure het wegsnijden van de tumor met een marge van gezond weefsel, in meer geavanceerde omstandigheden worden de baarmoeder en lymfeklieren verwijderd, terwijl wanneer de aandoening nog ernstiger is, ook radiotherapie en chemotherapie worden gebruikt.
In sommige gevallen, wanneer er geen ongunstige prognostische factoren zijn en het ontwikkelingsstadium laag is, is een vruchtbaarheidsbehoudende behandeling mogelijk, bestaande uit het verwijderen van de baarmoederhals naar de interne opening samen met de aangrenzende weefsels.
Gynaecologische neoplasmata - endometriumkanker
Endometriumkanker is een kanker van de geslachtsorganen die het meest voorkomt in ontwikkelde landen. De meeste zieken zijn postmenopauzale vrouwen. Het komt ook vaker voor bij zwaarlijvige vrouwen met diabetes of polycysteus ovariumsyndroom.
Er zijn twee soorten endometriumkanker: type I - oestrogeenafhankelijk en type II - niet gerelateerd aan hyperestrogenisme. Het oestrogeenafhankelijke type komt veel vaker voor en heeft een betere prognose.
Endometriumkanker - symptomen
Endometriumkanker verschijnt als onregelmatige bloeding of bloeding die regelmatig maar in te veel voorkomt. Moeilijkheden bij het beheersen van deze problemen met hormoontherapie zijn een indicatie voor een endometriumbiopsie.
Endometriumkanker - diagnose
Diagnostiek bestaat uit een endometriumbiopsie en het bepalen van het stadium van de tumor. Met beeldvormingstests kunnen organen naast de baarmoeder worden beoordeeld en metastasen op afstand worden opgespoord.
Endometriumkanker - behandeling
De behandeling bestaat uit chirurgische verwijdering van de baarmoeder en aanhangsels. Bij type II-kanker wordt ook het verwijderen van bekkenlymfeklieren aanbevolen. Radiotherapie wordt gebruikt wanneer lymfeklieren betrokken zijn of bij mensen die geen operatie kunnen ondergaan. Er is ook chemotherapie en hormoontherapie, die kunnen worden gebruikt bij type I kanker.
Gynaecologische tumoren - baarmoedersarcomen
Baarmoedersarcomen zijn vrij zeldzaam, maar hebben een slechte prognose. Er zijn leiomyosarcomen, stromale sarcomen, ongedifferentieerde sarcomen, adenosarcomen en sarcomen. De meest voorkomende is leiomyosarcoom, dat zeer snel uitzaait, meestal naar de longen, terwijl stroma-sarcoom de beste prognose heeft.
Goed om te weten: Sarcomen - typen. Diagnose en behandeling van sarcomen
Baarmoedersarcomen - behandeling
Behandeling van leiomyosarcoom is gebaseerd op het verwijderen van de gehele baarmoeder en bovendien op chemotherapie. In het geval van stromaal en ongedifferentieerd sarcoom wordt ook het verwijderen van de aanhangsels aanbevolen. Behandeling bij adenosarcoom, behalve het verwijderen van de baarmoeder met aanhangsels, maakt gebruik van hormoontherapie bij adjuvante therapie, terwijl in het geval van sarcoom de baarmoeder met aanhangsels en bekken- en peraortale lymfeklieren worden weggesneden.
Gynaecologische tumoren - eierstokkanker
Eierstokkanker is de kanker van de geslachtsorganen met de hoogste mortaliteit. Risicofactoren voor het ontwikkelen van deze kanker zijn onder meer onvruchtbaarheid, een laag aantal zwangerschappen, vroeg begin van de menstruatie, late overgangsleeftijd, hoge BMI en langdurig gebruik van oestrogeensubstitutietherapie.
Eierstokkanker kan worden onderverdeeld in type I en type II vanwege het klinische beeld. Type I-kankers groeien langzamer, worden gedetecteerd in de lagere stadia en metastaseren minder vaak in de buikholte.
Type II-kankers ontwikkelen zich zeer agressief en worden bij detectie vaak door de buikholte verspreid. Helaas komt type II veel vaker voor. Een andere divisie van ovariële neoplasmata onderscheidt sereus, endometrioïde, slijmvlies, ongedifferentieerd en heldercellig carcinoom.
Eierstokkanker - symptomen
Eierstokkanker in een laag stadium is asymptomatisch. Ze verschijnen naarmate de ziekte voortduurt en manifesteren zich als pijn in de buik of het bekken, frequent urineren, vergrote buik, winderigheid, een vol gevoel. Gevorderde eierstokkanker presenteert zich met tumoren in de buik die detecteerbaar zijn door lichamelijk onderzoek, en er kan ook ascites of pleurale effusie zijn.
Eierstokkanker - behandeling
De behandeling omvat chirurgie, chemotherapie en soms bestralingstherapie.
Gynaecologische neoplasmata - kiemceltumoren van de eierstok
Ovariële kiemtumoren zijn niet-epitheliale maligne neoplasmata. Ze zijn zeer zeldzaam en zijn meestal volledig te genezen. Terminale tumoren worden geclassificeerd als maligne neoplasmata van primaire kiemcellen, niet-monodermale teratomen, monodermale teratomen en somatische celtumoren die naast dermoïdcysten bestaan.
Germinale neoplasmata - symptomen
Kiemtumoren groeien extreem snel, dus er zijn pijn en peritoneale symptomen. Er kan ook vocht in de peritoneale of pleurale holtes zijn.
Terminale neoplasmata - behandeling
De behandeling bestaat uit tumor-excisie, chemotherapie en radiotherapie.
Gynaecologische neoplasmata - gonadale neoplasmata
Ovariële gonadale neoplasmata zijn ook niet-epitheliale neoplasmata. Ze zijn onderverdeeld in granulomen, kiezelstenen, vleesbomen, Sertoli-celtumoren, Sertoli- en Leydig-celtumoren en Leydig-celtumoren.
Gonadale tumoren - symptomen
Gonadale neoplasmata kunnen zich manifesteren als menstruatiestoornissen, peritoneale pijn of ascites.
Gonadale tumoren - behandeling
De behandeling is gebaseerd op een chirurgische ingreep aangevuld met chemotherapie.
Gynaecologische tumoren - vaginale kanker
Vaginale kanker is een zeldzame vorm van kanker, meestal eind jaren 60. Het bestaat vaak naast kanker van de vulva.
Vaginale kanker - symptomen
In eerste instantie vertoont vaginale kanker geen symptomen. In het gevorderde stadium kan vaginale bloeding of afscheiding optreden.
Vaginale kanker - diagnose
De resultaten van beeldvormende tests wijzen op de voortgang van het proces, en vaak wordt biopsie van de baarmoederhals, het endometrium of de vulva uitgevoerd.
Vaginale kanker - behandeling
De behandeling is gebaseerd op chirurgie bij laaggradige kanker, terwijl in andere gevallen chemotherapie en radiotherapie worden toegepast.
Goed om te weten: Vaginale ziekten - ontsteking, ontsteking van de Bartholin-klier, kanker
Gynaecologische tumoren - vaginaal sarcoom
Het is een uiterst zeldzame tumor. Meisjes en baby's ontwikkelen acinair sarcoom. Het leidt zeer snel tot de dood als er geen operatie kan worden uitgevoerd om de volledige tumormassa volledig te verwijderen.
Gynaecologische tumoren - kanker van de vulva
Wereldwijd neemt de incidentie van vulvaire kanker toe. Risicofactoren voor het ontwikkelen van deze kanker zijn onder meer infectie met HPV en HIV, vulvaire lichen sclerosus, intra-epitheliale neoplasie, een groot aantal seksuele partners, het starten van geslachtsgemeenschap op jonge leeftijd en roken.
Kanker van de vulva - diagnose
Gynaecologische en rectale onderzoeken, samen met het onderzoek van de inguinale lymfeklieren, zijn meestal voldoende om de stadiëringsfase te bepalen.
Kanker van de vulva - behandeling
De behandeling bestaat uit chirurgie, bestralingstherapie en chemotherapie. De vulva wordt meestal samen met de inguinale lymfeklieren verwijderd.
Gynaecologische neoplasmata - vulvair melanoom
Vulva-melanomen komen meestal voor bij postmenopauzale vrouwen. De behandeling bestaat uit het wegsnijden van de laesie samen met de weefselrand.
Gynaecologische neoplasmata - acinaire moedervlekken
Een kies is een uitgroei van de trofoblast. Het wordt gevormd wanneer het ei niet goed wordt bevrucht. Het kan volledig zijn en in dat geval is er geen ontwikkeling van de foetus, of gedeeltelijk, wat de ontwikkeling van de foetus mogelijk maakt, maar het heeft talrijke morfologische defecten.
Een kies - symptomen
De symptomen van een moedervlek kunnen overmatig braken bij zwangere vrouwen en symptomen van een overactieve schildklier zijn.
Een kies - diagnose
De diagnose moedervlekken wordt gesteld door middel van echografie. U kunt ook het niveau van het hCG-hormoon in verschillende weken van de zwangerschap testen.
Geboorteklomp - behandeling
Een molaire mol moet zo snel mogelijk uit de baarmoederhals worden geëvacueerd. Bij een gedeeltelijke bevalling kan het noodzakelijk zijn de zwangerschap met medicatie af te breken.
Gynaecologische neoplasma's - chorionkanker
Chorionkanker is een van de meest agressieve maligne neoplasmata bij vrouwen, gelukkig zeer zeldzaam. Het kan optreden na volledige of gedeeltelijke slaap, na een buitenbaarmoederlijke zwangerschap of na de bevalling, en in dit geval is het het gevaarlijkst. Het wordt vaak uitgezaaid naar de longen, darmen, lever, nieren en het centrale zenuwstelsel.
Chorionkanker - symptomen
Chorionkanker manifesteert zich door zeer niet-specifieke symptomen. Uteriene bloeding kan optreden in de vroege stadia van de ziekte. Na verloop van tijd ontwikkelen zich symptomen die worden veroorzaakt door metastasen.
Chorionkanker - diagnose
De diagnose wordt gesteld op basis van laboratoriumtesten die hoge niveaus van het hormoon hCG in het bloedserum aantonen.
Chorionkanker - behandeling
De behandeling is gebaseerd op chemotherapie. Als er geen verbetering is, wordt een chirurgische behandeling overwogen. Systemische chemotherapie met meerdere geneesmiddelen heeft geen effect op een latere zwangerschap en de geboorte van een gezond kind.
Bibliografie:
- Verloskunde en gynaecologie, onder redactie van prof. Grzegorz H. Bręborowicz, MD, Ph.D., deel 2, Warschau, Medical Publishing House PZWL, 2015, ISBN 978-83-200-4998-5



---przyczyny.jpg)