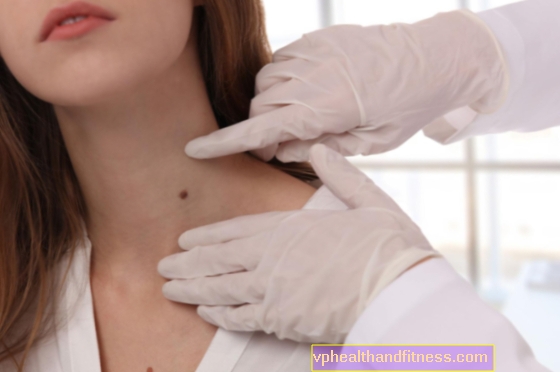
Lichen sclerosus is een ziekte met onbekende etiologie die wordt gekenmerkt door chronische ontsteking van de huid in de vorm van porseleinwitte papulaire laesies en periventiculaire keratose. Wat zijn de andere symptomen van lichen sclerosus? Hoe wordt het behandeld?
Lichen sclerosus (lichen sclerosus) manifesteert zich door de aanwezigheid van porseleinwitte klonterige laesies die overgaan in grotere, licht verharde haarden, wat gepaard kan gaan met verschillend intense folliculaire hyperkeratose - overmatige verhoorning van de haarzakjes. Lichen sclerosus treft beide geslachten, maar komt vaker voor bij vrouwen met twee pieken van de ziekte - vóór de puberteit en tussen het 5e en 6e levensdecennium. Kinderen kunnen ook ziek zijn.
Lichen sclerosus: oorzaken
Aangenomen wordt dat auto-immuunfactoren en bepaalde genetische aanleg een rol spelen bij de ontwikkeling van deze ziekte. Ongeveer 75% van de vrouwen met lichen sclerosus heeft antilichamen tegen extracellulair matrixeiwit 1 (ECM-1), wat aangeeft dat het eiwit een van de waarschijnlijke autoantigenen is. Interessant is dat sommige vrouwen spontane remissies ervaren tijdens de puberteit, wat kan duiden op de mogelijke betrokkenheid van hormonale factoren bij de ontwikkeling van deze huidziekte.
Lees ook: Huidtuberculose: oorzaken, typen, symptomen en behandeling Erythrodermie of exfoliatieve dermatitis Impetigo besmettelijk: oorzaken en symptomen, behandelingLichen sclerosus: symptomen
De eerste laesie die de patiënt stoort, is een enkele plek of meerdere verspreide plekken met een kleinere diameter. Deze laesies kunnen zich bevinden aan de zijkanten van de nek, de sleutelbeenderen, armen, het gebied tussen en onder de borsten, en op de flexieoppervlakken van de handen.
Veranderingen in het mondslijmvlies - vooral de wangen en onder de tong - zijn zeer zeldzaam. Vervolgens nemen ze de vorm aan van witte platen.
In het vroege stadium van de ziekte kunnen porseleinwitte, licht verhoogde plaques met een diameter van minder dan 1 cm worden waargenomen, die geleidelijk groter kunnen worden en overgaan in grotere, onregelmatig gevormde bloemen.
Oudere laesies zijn atrofisch, hebben een perkamentachtig oppervlak en bestaan naast comedo-achtige foci van folliculaire keratose. Het is ook mogelijk dat de epidermis zich losmaakt van de dermis om een blaas te vormen.
In het geval van lichen sclerosus in het gebied van de uitwendige geslachtsorganen worden de vulva, het perineum en het perianale gebied het meest aangetast bij vrouwen en de eikel en voorhuid bij mannen. Deze gebieden kunnen littekens krijgen, vervormd raken en bloedende blaren vormen, wat leidt tot dyspareunie (pijn tijdens geslachtsgemeenschap). Bij mannen kunnen ook eikelontsteking en phimosis optreden, en bij vrouwen, cirrose van de vulva. Het optreden van zeurende jeuk is ook kenmerkend. Het is de moeite waard eraan te denken dat uitbraken van lichen sclerosus in het genitale gebied potentiële precancereuze laesies kunnen vormen.
Lichen sclerosus: diagnose en differentiatie
De diagnose van lichen sclerosus is gebaseerd op een grondig dermatologisch onderzoek en identificatie van karakteristieke huidveranderingen. In twijfelgevallen wordt een monster genomen voor histopathologisch onderzoek.
Bij differentiatie wordt rekening gehouden met ziekten als beperkte sclerodermie (morfea), focale vorm van lupus erythematosus (DLE), atrofische lichen planus, psoriasis, de ziekte van Bowen en vitiligo.
Lichen sclerosus: behandeling
Voor plaatselijke behandeling is plaatselijke toepassing van 0,05% clobetasolpropionaat tweemaal daags gedurende maximaal 4 weken gewoonlijk effectief. In refractaire gevallen worden intralesionale corticosteroïde-injecties (triamcinolonacetonide-oplossing met lokaal anestheticum) gebruikt. Dit geldt vooral in de aanwezigheid van hevig jeukende of chronische laesies op de uitwendige geslachtsorganen. Houd er echter rekening mee dat het gebruik van glucocorticosteroïden kan leiden tot atrofische huidveranderingen. Smeermiddelen zijn erg effectief bij uitdroging. Patiënten moeten ook een goede hygiëne in acht nemen en irriterende stoffen vermijden, evenals regelmatig baden met harde zeep. Bovendien worden calcineurineremmers en UVA1- of PUVA-badtherapie gebruikt bij lokale therapie.
Orale retinoïden zoals Acitretina of Isotretinoïne worden gebruikt in de algemene behandeling, maar het gebruik ervan vereist nauwlettend toezicht (vooral bij vrouwen) en verder onderzoek.









-przyczyny-objawy-leczenie.jpg)



-zboa---samopsza-paskurka-i-nie-tylko.jpg)