Het Stevens-Johnson-syndroom wordt gekenmerkt door huidlaesies van erythema multiforme, uitgebreide, pijnlijke erosies met foci van weefselnecrose en kraken van de epidermis. Wat zijn de oorzaken van het Stevens-Johnson-syndroom en hoe wordt het behandeld?
Inhoudsopgave
- Stevens-Johnson-syndroom: oorzaken
- Stevens-Johnson-syndroom: symptomen
- Stevens-Johnson-syndroom: een diagnose
- Stevens-Johnson-syndroom: differentiatie
- Stevens-Johnson-syndroom: behandeling
- Stevens-Johnson-syndroom: complicaties
Stevens-Johnson-syndroom (ZSJ, lat. erythema multiforme majorStevens-Johnson-syndroom (SJS) is een acute, gewelddadige, levensbedreigende dermatologische en mucosale reactie die optreedt bij mensen die overgevoelig zijn voor verschillende farmacologische, infectieuze en chemische agentia.
De ziekte ontwikkelt zich vooral vaak bij patiënten na het gebruik van bepaalde antibiotica, salicylaatgeneesmiddelen en barbituraten.
Het Stevens-Johnson-syndroom is geen veel voorkomende ziekte, er wordt in de literatuur gerapporteerd dat het gemiddeld 2 tot 5 mensen per miljoen per jaar treft. Mensen van alle leeftijden zijn ziek, relatief vaak kinderen en adolescenten.
Het syndroom van Stevens-Johnson wordt iets vaker vastgesteld bij vrouwen dan bij mannen. Het sterftecijfer is ongeveer 5-10%.
Stevens-Johnson-syndroom: oorzaken
De oorzaken van het Stevens-Johnson-syndroom zijn niet duidelijk begrepen. Aangenomen wordt dat het een reactie is van het immuunsysteem van het lichaam met overgevoeligheid voor bepaalde chemicaliën en hun metabolieten of micro-organismen. Het leidt tot massale apoptose (dat wil zeggen geprogrammeerde celdood) van de cellen waaruit de epidermis bestaat.
Het Stevens-Johnson-syndroom wordt vooral vaak herkend als een bijwerking van bepaalde geneesmiddelen, met name antibiotica (sulfonamiden, tetracyclines, penicillines), anti-epileptica (barbituraten, carbamazepine, lamotrigine), niet-steroïde ontstekingsremmers uit de urinegroep, allopurinol (een geneesmiddel dat wordt gebruikt om diarree te behandelen). ), middelen voor de preventie van malaria en sommige antidepressiva.
Het is ook vermeldenswaard dat het Stevens-Johnson-syndroom zich ook kan ontwikkelen tijdens infecties, vooral die veroorzaakt door de bacterie. Mycoplasma pneumoniaedie verantwoordelijk is voor de ontwikkeling van atypische longontsteking, evenals met het herpes simplex-virus, influenzavirus en hepatitis-virus.
Lees ook: Necrose: wat is het? Soorten epidermale necrose Epidermolysis Bullosa - bulleuze epidermale loslatingStevens-Johnson-syndroom: symptomen
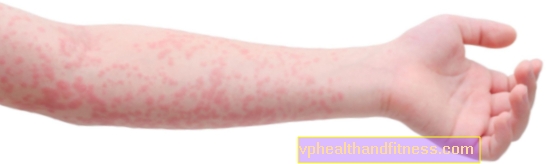
Het Stevens-Johnson-syndroom is een acute huid- en mucosale reactie op verschillende chemicaliën, farmacologische of infectieuze agentia.
Onder de meest voorkomende en kenmerkende huidlaesies die bij patiënten worden waargenomen, zijn er onstabiele blaren en blaren gevuld met sereus vocht, die gemakkelijk breken en pijnlijke erosies (d.w.z. oppervlakken zonder epidermis) met weefselnecrose achterlaten.
De laesies verschijnen aanvankelijk op de slijmvliezen van de mond, keel en geslachtsdelen, lippen, en soms hebben ze betrekking op de slijmvliezen van de ogen en neus.
Na verloop van tijd worden ook veranderingen in de vorm van erythemateuze vlekken waargenomen op de huid van het gezicht, de romp en, in zeldzame gevallen, zelfs het hele lichaam.
Bovendien zijn in de loop van het Stevens-Johnson-syndroom kruipen en atrofie van de nagelplaten beschreven.
Het is de acute necrose van de epidermis en slijmvliezen, die minder dan 10% van het lichaamsoppervlak beslaat, die de diagnose van het Stevens-Johnson-syndroom vormt.
Afgezien van de kenmerkende huidlaesies, hebben patiënten bijna altijd algemene symptomen die enkele of meerdere dagen voorafgaan aan hun optreden.
Behoor tot hen:
- Hoofdpijn
- hoge koorts
- rillingen
- zwakheid
- slecht humeur
- keelpijn
- hoesten
- conjunctivitis
- pijn in spieren en gewrichten
De ziekte duurt ongeveer 3-6 weken.
Stevens-Johnson-syndroom: een diagnose
De diagnose van het syndroom van Stevens-Johnson wordt gesteld door een arts die gespecialiseerd is in huidziekten op basis van het klinische beeld, het percentage van het slijmvliesoppervlak en de huidbetrokkenheid door de ziekte, evenals immunopathologisch onderzoek van het huidsegment.
Het is vermeldenswaard dat volgens de literatuur het Stevens-Johnson-syndroom en toxische epidermale necrolyse dezelfde ziekte-entiteit zijn, die alleen verschilt in de mate van ernst van de laesie en het gebied van de huid dat het bedekt.
Uitbarstingen die minder dan 10% van het lichaamsoppervlak bedekken, geven de arts toestemming om het Stevens-Johnson-syndroom te diagnosticeren, terwijl de betrokkenheid van meer dan 30% van het lichaamsoppervlak wijst op de aanwezigheid van toxische epidermale necrolyse.
Het bedekken van 10-30% van het huidoppervlak met een ziekteproces wordt het overlappingssyndroom van de bovengenoemde twee eenheden genoemd.
Stevens-Johnson-syndroom: differentiatie
Stevens-Johnson-syndroom is een dermatologische ziekte die wordt gekenmerkt door erythema multiforme-uitbarstingen, blaasjes en blaren, erosies, evenals necrolysehaarden en epidermaal kruipen.
Het beloop van veel huidziekten is vergelijkbaar, dus voordat een definitieve diagnose wordt gesteld, moet een dermatoloog rekening houden met andere aandoeningen die vergelijkbare symptomen veroorzaken, met name zoals:
- netelroos
- stafylokokken exfoliatieve dermatitis
- herpesvirusinfectie
- pemphigus vaak
- pemfigoïd
- Mond-en klauwzeer
- Kawasaki ziekte
Stevens-Johnson-syndroom: behandeling
De behandeling van het Stevens-Johnson-syndroom dient plaats te vinden in een ziekenhuis, onder toezicht van gespecialiseerde dermatologen en personeel met ervaring in de behandeling van brandwonden. Het hangt voornamelijk af van de etiologische factor en de ernst van erythema multiforme.
Therapie bestaat uit het herkennen en stopzetten van medicijnen of andere factoren die verantwoordelijk zijn voor het veroorzaken van een huidreactie.
Farmacologische behandeling is gebaseerd op de plaatselijke toepassing van zalven en crèmes die glucocorticosteroïden bevatten (de waarde van systemische corticosteroïdtherapie is echter discutabel).
Uw arts kan ook besluiten om cyclosporine A, breedspectrumantibiotica of antihistaminica te gebruiken.
Het is de moeite waard eraan te denken om middelen en verbanden op te nemen die bedoeld zijn voor de verzorging van brandwonden, die het genezingsproces ondersteunen, evenals een pijnstillende behandeling, die het comfort en het welzijn van de zieke aanzienlijk beïnvloedt.
Stevens-Johnson-syndroom: complicaties
Het grootste aantal complicaties bij mensen met het Stevens-Johnson-syndroom wordt in verband gebracht met de ontwikkeling van infecties en secundaire superinfecties van huidlaesies.
Afhankelijk van de omvang van het huidoppervlak dat door de laesies wordt bedekt, kunnen ook thermoregulatiestoornissen en verstoringen van de water- en elektrolytenbalans optreden. Aan de andere kant kan het optreden van uitbarstingen in het gezichtsorgaan leiden tot conjunctivale overgroei en zelfs schade aan het hoornvlies, wat kan leiden tot ernstige zichtproblemen.
Bovendien is er een hoog risico op urineweg-, spijsverterings- en ademhalingscomplicaties en de kans op terugval.
De mortaliteit bij het Stevens-Johnson-syndroom is ongeveer 5-10%, terwijl deze bij toxische epidermale necrolyse 25-30% bedraagt.

---pseudochoroba-czy-rzeczywiste-zagroenie-wywiad.jpg)