Buruli-ulcus is een chronische, besmettelijke tropische ziekte die wordt veroorzaakt door de bacterie Mycobacterium ulcerans. Het is een endemische ziekte, dat wil zeggen dat het wordt aangetroffen onder de bevolking die in een bepaald gebied leeft. De ziekte tast de huid, het onderhuidse weefsel, de spieren en botten aan en kan ernstige, vaak levenslange invaliditeit veroorzaken.
Burula-ulceratie is een ziekte die kenmerkend is voor tropische en subtropische klimaten en komt voornamelijk voor in Afrika, Zuidoost-Azië, Zuid-Amerika en Australië. Na tuberculose en lepra is het de derde meest voorkomende mycobacteriose ter wereld, dus het kan worden gezien dat dit probleem niet ongewoon is. Bovendien registreerde de WHO in 2015 enkele duizenden gevallen in meer dan een dozijn nieuwe landen, maar niettemin werd aangekondigd dat het totale aantal gevallen de afgelopen jaren was afgenomen. Er moet worden vermeld dat Burula-zweer in de meeste gevallen wordt gediagnosticeerd bij kinderen vóór de leeftijd van 15 jaar. Er werd echter geen seksuele aanleg voor de ziekte onthuld.
Burula's maagzweer: oorzaken
Mycobacterium ulcerans veroorzaakt infectie door een tot dusver onbekend mechanisme. Er zijn berichten dat de ziekte optreedt als gevolg van superinfectie van huidwonden. Sommige mensen geloven dat bacteriën door bedwantsen naar dieren kunnen worden verspreid. Dit zijn echter slechts hypothesen, aangezien er onderzoek gaande is om de gedetailleerde pathogenese te verklaren.
Buruli-zweer - symptomen en klinisch beloop
Het verloop van de ziekte kan verschillen voor elk endemisch gebied, maar het klinische beeld van de Buruli-zweer heeft verschillende onderscheidende kenmerken die in elk van hen te zien zijn. De ziekte manifesteert zich aanvankelijk als een pijnloze knobbel, plaque of verharding die op de ledematen verschijnt (iets vaker op de onderste ledematen dan op de bovenste ledematen), die over de huid glijdt en mogelijk gepaard gaat met een lichte zwelling. Na verloop van tijd wordt de laesie dieper en diepere ulceratie, die geleidelijk necrose van de huid, het onderhuidse weefsel en de zachte weefsels veroorzaakt. De zweer wordt begrensd door een platte, opstaande rand.
Volgens de WHO is de zweer van Burula onderverdeeld in 3 categorieën. De eerste is wanneer er slechts een kleine verandering zichtbaar is op de huid, die de coating niet beschadigt. Als de juiste behandeling niet vanaf het begin wordt toegepast, zal zich na ongeveer 4 weken een tweede fase ontwikkelen, die zwerende en niet-zwerende knobbeltjes omvat, die gepaard kunnen gaan met zwelling. De derde categorie, de gevaarlijkste, omvat ontsteking van de botten, spieren, gewrichten en alle destructieve veranderingen daarin.
In meer dan 70% van de gevallen wordt de ziekte gediagnosticeerd in het stadium van de zweer.
Wonden hebben maanden nodig om te genezen, en het proces omvat vaak de vorming van keloïden. Meestal heeft de ziekte blijvende gevolgen in de vorm van spiercontracturen, vervorming van gewrichten of zelfs hele ledematen. Het lijkt erop dat een dergelijke ernstige weefselvernietiging de systemische reactie van het organisme veroorzaakt. De bacteriën die verantwoordelijk zijn voor de vorming ervan, produceren echter een stof die mycolacton wordt genoemd. Dit toxine veroorzaakt lokale immunosuppressie, wat betekent dat de cellen die het menselijk lichaam moeten beschermen tegen ziekteverwekkers, worden geïnactiveerd en daarom niet kunnen deelnemen aan de processen die verantwoordelijk zijn voor de vorming van pijn of koorts.
Lees ook: AMEBOSE (amoebiasis) - tropische ziekte Ziekte van Chagas - oorzaken, symptomen, behandeling Malaria - een dodelijke tropische ziekte. Hoeveel weet u van koorts?Hoe kan ik een Burula-zweer herkennen?
In de overgrote meerderheid van de gevallen kan een ervaren arts in het endemische gebied een diagnose van een Burula-zweer stellen op basis van het klinische beeld. Er zijn vier laboratoriummethoden beschikbaar om de ziekte te diagnosticeren. De meest gebruikte test is de PCR-test, waarmee bacterieel DNA in het geteste monster kan worden gedetecteerd. Bovendien kan Burula-ulceratie worden geïdentificeerd door celkweek, histopathologisch onderzoek of directe analyse van biologisch materiaal onder een microscoop. Momenteel wordt er gewerkt aan de introductie van een moderne methode die nuttig is bij de diagnose van de ziekte. Het is afhankelijk van tests die het bovengenoemde mycolacton detecteren in het materiaal dat bij de patiënt is verzameld. Dit onderzoek is gevoeliger dan microscopisch onderzoek, en vanwege zijn eenvoud kan het op grote schaal worden gebruikt in gebieden waar complexere diagnostiek niet beschikbaar is.
Buruli-zweer: waarvan moet het worden onderscheiden?
Afhankelijk van de leeftijd van de patiënt, de omvang van de laesie, de breedtegraad waarop het zich bevindt en de bijbehorende aandoeningen, moeten verschillende ziektetoestanden geleidelijk worden uitgesloten, die op de Burula-zweer kunnen lijken. Initiële nodulaire laesies kunnen lijken op, maar zijn niet beperkt tot, een steenpuist, lipoom, schimmellaesies of andere huid- of onderhuidse weefselinfecties.
In Australië kunnen papillaire laesies wijzen op een beet van verschillende insecten die typisch zijn voor het gebied.
De zwelling die optreedt bij een Burula-zweer kan lijken op cellulitis, een bacteriële infectie van de huid en het onderhuidse weefsel waarbij de patiënt, in tegenstelling tot de ziekte in kwestie, klaagt over pijn en hoge koorts.
Bij oudere patiënten met een voorgeschiedenis van ulceratie van de onderste ledematen, moet dit worden onderscheiden van onder meer veranderingen in het beloop van chronische veneuze insufficiëntie of bijvoorbeeld van ischemische veranderingen veroorzaakt door atherosclerose of diabetes.
In gebieden met tropische klimaten is het belangrijk om te onthouden over huidlaesies die optreden tijdens cutane leishmaniasis, onchocercosis of zachte zweren veroorzaakt door Haemophilus ducreyi.
Een correct verzamelde medische geschiedenis speelt een zeer belangrijke rol bij de diagnose van Burula-ulcera. Zelfs als we ons in een gebied bevinden dat niet endemisch is voor deze ziekte-entiteit, moeten we niet vergeten dat tegenwoordig veel mensen besluiten om naar de meest afgelegen uithoeken van de wereld te reizen, waar het mogelijk is om veel ziekten te "vangen" die niet in ons thuisland voorkomen.
Burula's maagzweer: behandeling en prognose
Bij de behandeling van Burula-ulcera is de belangrijkste rol om de ziekte zo snel mogelijk te diagnosticeren en zo snel mogelijk een passende therapie te implementeren. De ziekte vordert geleidelijk en u moet er alles aan doen om de ernstigste complicaties die tot blijvende invaliditeit kunnen leiden, te voorkomen.
De huidige aanbevelingen zijn gebaseerd op een combinatie van rifampicine en streptomycine-antibiotica gedurende acht weken. Deze behandeling moet voorafgaan aan elke chirurgische behandeling. De duur van de behandeling en het type antibioticum zijn voor alle patiënten hetzelfde, ongeacht het stadium van hun ziekte. Alleen voor zwangere vrouwen wordt aanbevolen om over te schakelen van streptomycine op claritromycine.
Soms is een chirurgische behandeling nodig, waarbij voornamelijk dood weefsel wordt verwijderd en alle wonden worden behandeld. Sommige patiënten hebben soms een passende revalidatie nodig, wat helaas in sommige delen van de wereld onmogelijk is.
De ziekte is, afgezien van het feit dat het soms kan leiden tot blijvende schade aan het lichaam, zelden levensbedreigend. Burula-ulceratie kan agressiever zijn bij met hiv geïnfecteerde patiënten en het behandelingseffect is mogelijk niet zo bevredigend als bij immunocompetente personen.
Nuttig om te wetenIs er een profylaxe die kan voorkomen dat Burula zweert?
Totdat de precieze overdrachtsroute van bacteriën die Burula-ulcera veroorzaken bekend is, kan passende profylaxe niet worden geïmplementeerd. Er is gemeld dat het BCG-vaccin immuniteit op korte termijn biedt tegen pathogene mycobacteriën, maar het is niet bewezen dat het routinematige gebruik van dit vaccin bij het voorkomen van Burula-ulcera effectief is. De enige manier is om de inwoners van endemische gebieden actief te observeren en op te leiden Mycobacterium ulceransevenals een snelle diagnose en verificatie van alle verdachte veranderingen die op de huid verschijnen.
Aanbevolen artikel:
REISGENEESKUNDE arts - raadpleeg een arts voordat u naar de tropen gaat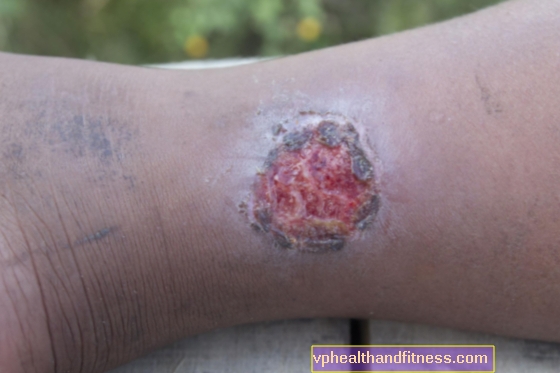
---przyczyny-objawy-leczenie-i-wiczenia.jpg)