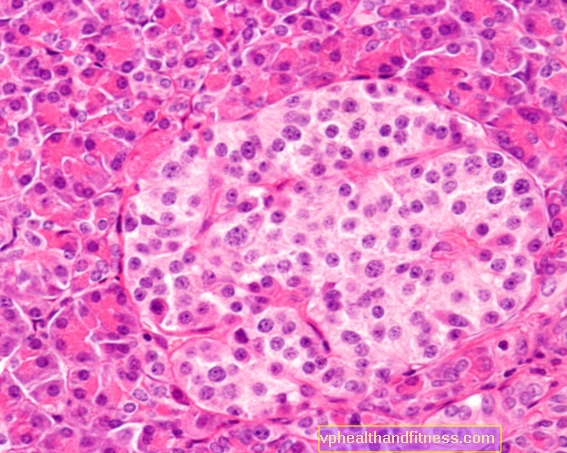
Langerhans-cellen zijn cellen die een sleutelrol spelen in het immuunsysteem van de huid. Langerhans-cellen koloniseren onze epidermis en herkennen de antigenen die erin voorkomen. Ondanks vele jaren van onderzoek worden Langerhans-cellen nog steeds als enigszins mysterieus beschouwd in de wetenschappelijke wereld - veel vragen over hun oorsprong en exacte werkingsmechanismen zijn nog steeds onduidelijk. Ontdek wat Langerhans-cellen zijn, hoe ze functioneren in het immuunsysteem en welke aandoeningen verband kunnen houden met het disfunctioneren van Langerhans-cellen.
Langerhans-cellen zijn cellen die een sleutelrol spelen in het immuunsysteem van de huid. Langerhans-cellen koloniseren onze epidermis en herkennen de antigenen die erin voorkomen. Naast de huid worden Langerhans-cellen ook aangetroffen in het epitheel van de mond, de luchtwegen en het urogenitale systeem.
De belangrijkste rol van Langerhans-cellen is het herkennen van ziekteverwekkers die via natuurlijke barrières ons lichaam binnendringen. In dergelijke situaties wordt dankzij de cellen van Langerhans het immuunsysteem onmiddellijk gestimuleerd. Langerhans-cellen spelen ook een belangrijke rol in de mechanismen van immuuntolerantie.
Inhoudsopgave:
- Langerhans-cellen - wat zijn dat en waar komen ze voor?
- Structuur van Langerhans-cellen
- Langerhans-cellen - functies in het lichaam
- Langerhans-cellen en de SALT- en MALT-systemen
- De rol van Langerhans-cellen bij de pathogenese van ziekten
- Langerhans-cellen - klinische toepassing
Langerhans-cellen - wat zijn dat en waar komen ze voor?
Langerhans-cellen behoren tot de populatie van witte bloedcellen die een immuunfunctie vervullen. De plaats van hun vorming is het beenmerg. Van daaruit komen de cellen van Langerhans in het bloed terecht, dat ze naar de juiste weefsels transporteert.
Langerhans-cellen bewonen zowel onze huid als het epitheel van de slijmvliezen in de mondholte, nasopharynx, luchtwegen, spijsverteringskanaal en urogenitaal kanaal.
Langerhans-cellen behoren tot de dendritische celfamilie. Hun naam komt van de karakteristieke uitsteeksels die lijken op dendrieten van zenuwcellen (dit zijn uitsteeksels die zich vertakken in de vorm van een boomkroon).
Langerhans-cellen nestelen zich permanent op plaatsen waar de weefsels van ons lichaam constant in contact staan met de externe omgeving. Hun locatie is niet toevallig - het zijn cellen die gespecialiseerd zijn in het uitvoeren van immuunfuncties.
Bij contact met een vreemde stof of ziekteverwekker "nemen de cellen van Langerhans een" beslissing "of het nodig is om het immuunsysteem in een bepaalde situatie te stimuleren.
Als dat het geval is, begint het proces van de immuunrespons en neutralisatie van de "indringer". Zo niet, de zogenaamde immuuntolerantie - het immuunsysteem reageert niet op het antigeen in kwestie.
Structuur van Langerhans-cellen
Nadat ze het beenmerg hebben verlaten, nemen Langerhans-cellen een kleine, ronde vorm aan. Hun vorm verandert alleen drastisch wanneer de doelweefsels worden gekoloniseerd. Vervolgens worden ze aanzienlijk vergroot en creëren ze karakteristieke uitsteeksels.
Vanwege hun gelijkenis met zenuwcellen worden Langerhans-cellen jarenlang gezien als delen van zenuwuiteinden in de huid. Pas in de jaren zeventig werden de verbanden tussen Langerhans-cellen en het immuunsysteem ontdekt, wat tot nu toe een revolutie teweegbracht in de opvattingen over hen.
Langerhans-cellen zijn het gemakkelijkst te vinden in de doornuitsteeksels van de epidermis.
Onze epidermis bestaat uit vijf cellagen. Dit zijn op hun beurt (van binnenuit) de basale laag, de stekelige laag, de korrelige laag, de lichte laag en de hoornlaag.
Langerhans-cellen bewonen daarom relatief diepe lagen van de epidermis. Toch kunnen ze nauwkeurige controle uitoefenen over de volledige dikte. Hoe?
Dit is mogelijk dankzij de eerder genoemde uitsteeksels die zich uitstrekken tot de buitenste laag - de hoornlaag. Deze uitsteeksels vormen samen een uitgebreid netwerk waarmee u een efficiënte immuunbarrière kunt creëren.
Als we Langerhans-cellen onder een elektronenmicroscoop bekijken, zien we zeer karakteristieke structuren in de vorm van tennisrackets. Dit zijn de zogenaamde Birbeck-korrels, die een specifieke marker zijn van Langerhans-cellen.
Deze "rackets" zijn waarschijnlijk verantwoordelijk voor de antigeenverwerkingsprocessen waarin Langerhans-cellen gespecialiseerd zijn. Deze cellen hebben een breed scala aan mechanismen waarmee ze antigenen kunnen absorberen, analyseren en een immuunrespons kunnen induceren of onderdrukken.
Lees ook: Huid - structuur en functies van de huid
Langerhans-cellen - functies in het lichaam
Langerhans-cellen creëren een buitengewoon interessante immuunbarrière in onze huid en slijmvliezen. Laten we hun functies eens nader bekijken. Langerhans-cellen zijn verantwoordelijk voor de volgende processen:
- Langerhans-cellen - presentatie van antigeen
De belangrijkste taak van Langerhans-cellen is de zogenaamde antigeenpresentatie. Waar gaat dit fenomeen over? Het is het proces van het opnemen, verwerken en demonstreren van antigenen voor andere cellen van het immuunsysteem. Hierdoor is het mogelijk om ze te stimuleren tot een gecoördineerde immuunrespons.
Antigenen zijn specifieke "labels" van moleculen en cellen, herkend door cellen die in de omgeving van het weefsel patrouilleren. Antigenen maken het mogelijk om een bepaald object te herkennen en te beslissen of dit element pathogeen is of niet.
Het is de moeite waard eraan te denken dat antigenen niet alleen aanwezig zijn op het oppervlak van "indringers". Elke cel in ons lichaam heeft zijn eigen antigenen, die door het immuunsysteem zodanig worden herkend dat ze er geen ontstekingsreactie tegen uitlokken.
Antigeenpresentatie is cruciaal voor een effectieve verdediging tegen pathogenen. Hoe werkt dit proces in de cellen van Langerhans?
De eerste stap is het herkennen van het vreemde element. De cellen van Langerhans zijn uitgerust met een veelvoud aan hulpmiddelen om potentieel gevaarlijke deeltjes en microben uit de omgeving te "vangen".
Een van die tools zijn de zogenaamde pathogeenherkenningsreceptoren (PRR). Dankzij hen "weten" Langerhans-cellen dat ze te maken hebben met een vreemde cel met pathogene eigenschappen.
Wanneer Langerhans-cellen een ziekteverwekker herkennen, willen ze andere immuuncellen er onmiddellijk voor waarschuwen. Om dit te doen, moeten ze eerst het object verslinden.
Langerhans-cellen zijn uitgerust met een aantal mechanismen die endocytose mogelijk maken, namelijk de opname van stoffen uit de externe omgeving. Afhankelijk van hun behoeften gebruiken ze:
- fagocytose ("etende" deeltjes)
- pinocytose (opname van vloeibare stoffen)
- endocytose met de deelname van speciale receptoren
In de loop van deze processen hebben de cellen van Langerhans de mogelijkheid om de "indringer" grondig te analyseren en er kennis mee te maken. Vervolgens worden de antigenen van het micro-organisme blootgesteld aan het oppervlak van de Langerhans-cel. De presentatie van het antigeen begint.
We hebben het stadium bereikt waarin de Langerhans-cel de ziekteverwekker overspoelde en zijn antigenen op zijn oppervlak blootlegde.Het is dus tijd om ze aan andere cellen van het immuunsysteem te presenteren. Waar vind je zulke cellen?
Er zitten er relatief weinig van in de huid. Dit is waar we bij een andere buitengewone vaardigheid van Langerhans-cellen komen.
Welnu, om het antigeen te presenteren, kunnen ze de huid verlaten en naar plaatsen reizen waar cellen van het immuunsysteem zwermen. Lymfeklieren zijn zulke plaatsen.
Langerhans-cellen reizen van de huid naar de lymfeklieren via de lymfatische routes, met behulp van geschikte signalering. Daar komen ze een veelvoud aan lymfocyten tegen - cellen die gespecialiseerd zijn in het vernietigen van microben.
Langerhans-cellen presenteren antigenen aan lymfocyten, die op deze manier een bepaalde ziekteverwekker leren herkennen en er een immuunrespons tegen voorbereiden.
Naast het stimuleren van de zogenaamde cytotoxische lymfocyten, die micro-organismen kunnen inactiveren, creëert dit proces ook immuungeheugencellen. Dankzij hen zal het volgende contact met dezelfde ziekteverwekker een snellere en beter aangepaste immuunrespons veroorzaken.
- Langerhans-cellen - tolerogene eigenschappen
De vorige paragraaf ging over de immunogene eigenschappen van Langerhans-cellen. Hun essentie was om het immuunsysteem te stimuleren om ziekteverwekkers te bestrijden. Relatief recent werd ontdekt dat Langerhans-cellen ook radicaal andere functies kunnen vervullen.
Onder strikt gedefinieerde voorwaarden verwerven ze tolerogene eigenschappen. Hun essentie is om de immuunrespons van het organisme te onderdrukken en tolerantie voor bepaalde antigenen te creëren.
Het bleek dat Langerhans-cellen even vaak elementen van hun eigen lichaam (eiwitten, fragmenten van dode cellen) opnemen als pathogene elementen. Daarna reizen ze met hen mee naar de lymfeklieren en presenteren ze aan lymfocyten.
Interessant is dat dit gedrag niet leidt tot de ontwikkeling van auto-immuniteit (vernietiging van de lichaamseigen cellen door het immuunsysteem). Integendeel - de zogenaamde regulerende lymfocyten, wiens taak het is om de immuunrespons te onderdrukken. Dit is hoe ons immuunsysteem zijn eigen antigenen leert herkennen.
Hetzelfde gebeurt met andere vreemde voorwerpen die niet pathogeen zijn. In het dagelijks leven komt onze huid in aanraking met veel stoffen (cosmetica, kleding, sieraden) die geen ontstekingsreactie mogen veroorzaken. Het is dankzij de cellen van Langerhans dat het mogelijk is om tolerantie voor dit soort antigenen te ontwikkelen.
Zoals te zien is, balanceren Langerhans-cellen voortdurend tussen immunogene en tolerogene activiteiten.
Het handhaven van de immuunbalans in de huid is buitengewoon belangrijk. Goed functionerende Langerhans-cellen wekken een ontstekingsreactie op wanneer dat echt nodig is.
Aan de andere kant maakt het blussen van een overmatige of onnodige immuunrespons het mogelijk overgevoeligheidsreacties te voorkomen.
- Langerhans-cellen - wondgenezing
Elke beschadiging van de continuïteit van de huid wordt in verband gebracht met de mogelijkheid dat micro-organismen gemakkelijker in het lichaam kunnen binnendringen. Wondgenezing heeft niet alleen tot doel de normale structuur van weefsels te herstellen, maar ook om de continuïteit van de immuunbarrière te herstellen.
Langerhans-cellen spelen een belangrijke rol in dit proces. Schade aan de epidermale cellen leidt tot een ontstekingsomgeving die de lokale instroom van cellen van het immuunsysteem mogelijk maakt. Dit proces wordt onder meer gecoördineerd door door Langerhans-cellen is dit de eerste fase van wondgenezing.
Op dit punt is het de moeite waard om een wetenschappelijke studie te noemen die tot doel had de relatie tussen het aantal Langerhans-cellen en de efficiëntie van het genezingsproces te onderzoeken.
Wetenschappers voerden een observatie van 4 weken uit van het wondgenezingsproces bij patiënten die werden behandeld voor diabetische voet. De resultaten van de studie toonden aan dat meer Langerhans-cellen in de buurt van de wond correleerden met betere genezingsresultaten.
Meer onderzoek in deze richting is nodig om de exacte mechanismen te begrijpen waarmee Langerhans-cellen werken in gebieden met huidbeschadiging. Misschien is het dankzij hen mogelijk om manieren te vinden om Langerhans-cellen te gebruiken, bijvoorbeeld bij de behandeling van moeilijk te genezen wonden.
Langerhans-cellen en de SALT- en MALT-systemen
De menselijke huid en slijmvliezen vormen een mechanische barrière tegen het binnendringen van micro-organismen in het lichaam. Hun functie is echter niet alleen om een passieve schaal te creëren. Deze weefsels hebben een aantal sterk ontwikkelde immuunmechanismen die hen in staat stellen immuunfuncties uit te voeren.
De rol van de huid en de slijmvliezen in de afweer van het lichaam tegen ziekteverwekkers wordt benadrukt door het feit dat ze in de moderne immunologie "eigen" subeenheden hebben in de organisatie van het immuunsysteem.
Deze subeenheden worden afgekort als SALT en MALT. Dit zijn het met de huid geassocieerde immuunsysteem (met de huid geassocieerd lymfoïde weefsel) en het met slijmvlies geassocieerd lymfoïde weefsel (met het slijmvlies geassocieerd lymfoïde weefsel).
Zoals u gemakkelijk kunt raden, zijn Langerhans-cellen een belangrijke schakel in beide bovengenoemde. systemen.
De werking van de SALT- en MALT-systemen is gebaseerd op de samenwerking van epitheliale bouwcellen, antigeenpresenterende cellen (inclusief Langerhans-cellen) en cellen die pathogenen kunnen neutraliseren (voornamelijk lymfocyten). Door hun gezamenlijke werking kunnen antigenen direct op het punt van binnenkomst in het lichaam worden herkend en verwerkt.
Een dergelijk effectief immunologisch toezicht voorkomt het binnendringen van micro-organismen vanuit de externe omgeving in diepere weefsels en organen.
De rol van Langerhans-cellen bij de pathogenese van ziekten
Goed functionerende Langerhans-cellen helpen een evenwicht te bewaren tussen de ontstekingsreactie en de tolerantie van geselecteerde antigenen in de huid en slijmvliezen.
Het disfunctioneren van de cellen van Langerhans kan ten grondslag liggen aan bepaalde dermatologische, immunologische en zelfs kankerziekten. Hier zijn hun voorbeelden:
- Langerhans-celhistiocytose
Langerhans-celhistiocytose is een oncologische ziekte die verband houdt met de overmatige vermenigvuldiging van Langerhans-cellen. Deze cellen kunnen zich ophopen in verschillende organen: de huid, botten, lymfeklieren en inwendige organen.
Langerhans-celhistiocytose wordt meestal vastgesteld bij kinderen, hoewel het ook bij volwassenen wordt gezien.
Langerhans-cellen kunnen zich op een specifieke plaats vermenigvuldigen (dan hebben we het over de gelokaliseerde vorm) of meerdere locaties bezetten (dit is de zogenaamde multifocale vorm).
De gelokaliseerde vorm wordt meestal geassocieerd met een goede prognose en in zeldzame gevallen kan het zelfs vanzelf genezen.
De multifocale vorm vereist een agressieve behandeling, voornamelijk met chemotherapie. Deze variant van de ziekte wordt ook in verband gebracht met een slechtere prognose.
- Langerhans-cellen en contacteczeem
Contacteczeem wordt veroorzaakt doordat de huid overgevoelig is voor bepaalde externe factoren. De stoffen die het vaakst contacteczeem veroorzaken, zijn onder meer nikkel, chroom, sommige kleurstoffen en conserveermiddelen en cosmetische ingrediënten.
De deeltjes van deze stoffen kunnen dankzij hun kleine formaat de volgende lagen van de epidermis binnendringen. Op een gegeven moment is er een "ontmoeting" met de cellen van Langerhans.
Langerhans-cellen nemen deze moleculen op (in een vorm gebonden aan eiwitten) en presenteren ze vervolgens op hun oppervlak. Op deze manier "leren" lymfocyten deze stoffen te herkennen.
Op het moment van herhaaldelijk contact met hen (bijv. Regelmatig dragen van een bepaald sieraad), wordt een immuunrespons geactiveerd. Lokale ontsteking ontwikkelt zich, wat zich manifesteert door de vorming van jeukende, rode papels en blaasjes.
Op dit punt is het de moeite waard om te benadrukken dat ondanks veelvuldig contact van de menselijke huid met de hierboven beschreven stoffen, de symptomen van contacteczeem relatief zelden voorkomen.
De tolerantie van de bovengenoemde antigenen bij de meeste mensen is waarschijnlijk te wijten aan de tolerogene eigenschappen van Langerhans-cellen.
- Langerhans-cellen en dermatologische aandoeningen
Langerhans-cellen blijken een belangrijke rol te spelen bij de pathogenese van bepaalde huidziekten, zoals atopische dermatitis en psoriasis. Immuunregulatiestoornissen veroorzaakt door Langerhans-cellen dragen bij aan de ontwikkeling van inflammatoire dermatologische aandoeningen.
Het lijkt erop dat de activiteit van Langerhans-cellen in de bovengenoemde ziekten worden verschoven naar pro-inflammatoire activiteit; hun tolerogene activiteit is echter verzwakt.
De bevestiging van deze relaties kan het feit zijn dat fotochemotherapie met succes wordt toegepast bij de behandeling van zowel psoriasis als atopische dermatitis. Het is een behandeling door middel van bestraling met behulp van ultraviolette straling. Een dergelijke bestraling verzacht huidveranderingen.
Het vermoeden bestaat dat een van de werkingsmechanismen van fotochemotherapie de vermindering van het aantal en de verzwakking van de functie van Langerhans-cellen is, wat bijdraagt tot de remming van de overmatige immuunrespons.
- Langerhans-cellen en graft versus host (GvHD)
Graft-versus-host-ziekte is een van de mogelijke complicaties van beenmergtransplantatie en bloedtransufusie. De essentie ervan ligt in de afstoting van de organen van de ontvanger door de donorleukocyten die in hem zijn getransplanteerd.
Een van de meest vaak afgestoten organen tijdens de ziekte is de huid. De exacte rol van Langerhans-cellen in de pathogenese van graft-versus-host is nog onbekend.
Wetenschappelijke studies die tot nu toe bij dieren zijn uitgevoerd, tonen echter aan dat het verminderen van het aantal Langerhans-cellen in de ontvanger van het transplantaat het risico op het ontwikkelen van een graft-versus-host-reactie verkleint.
- Langerhans-cellen en HIV-infectie
Jarenlang werden in de wetenschappelijke wereld Langerhans-cellen beschouwd als het eerste doelwit van een hiv-aanval. Er is ook een hypothese dat met hiv geïnfecteerde Langerhans-cellen het naar de lymfeklieren dragen en zo bijdragen aan de verspreiding van de infectie naar andere cellen van het immuunsysteem.
De laatste wetenschappelijke rapporten weerleggen de bovenstaande theorie echter. Langerhans-cellen worden nu beschouwd als een immuunbarrière: ze nemen wel hiv-deeltjes op, maar blokkeren de verdere overdracht ervan.
Het lijkt er ook op dat virus-geactiveerde Langerhans-cellen een gunstige reactie van het immuunsysteem opwekken in de beginfase van infectie.
- Langerhans-cellen en huidkanker
Langerhans-cellen oefenen immunologisch toezicht uit op de micro-organismen die in onze huid voorkomen. Daarnaast zijn ze ook in staat kankercellen te herkennen en er een afweerreactie tegen op te wekken.
Huidkankeronderzoeken hebben aangetoond dat het aantal Langerhans-cellen in de buurt van de tumor aanzienlijk wordt verminderd. In de loop van het neoplastische proces wordt ook de presentatie van antigenen door Langerhans-cellen verstoord.
Inzicht in de rol van Langerhans-cellen bij de afweer tegen kanker heeft een reeks wetenschappelijke onderzoeken op gang gebracht om het gebruik van deze cellen bij kankertherapie te vinden.
Langerhans-cellen - klinische toepassing
Langerhans-cellen zijn het onderwerp van wetenschappelijk onderzoek gericht op hun gebruik bij antikankertherapie.
Een voorbeeld van een methode waarbij Langerhans-cellen worden gebruikt, is percutane immunisatie, dat wil zeggen - simpel gezegd - een antikankervaccin.
Het idee is om subcutane antigenen van kankercellen toe te dienen (bijvoorbeeld eiwitten die kenmerkend zijn voor melanoomcellen). Deze antigenen zouden worden verwerkt door Langerhans-cellen en vervolgens worden gepresenteerd aan andere cellen van het immuunsysteem. Op deze manier wordt het immuunsysteem gestimuleerd om kanker te bestrijden.
Onderzoek naar percutane immunisatie bij kankertherapie is nog aan de gang - hopelijk zullen de hoop die met deze methode is verbonden, worden bevestigd in klinische experimenten.
Bibliografie:
- "Huidziekten en seksueel overdraagbare aandoeningen" S. Jabłońska, S.Majewski, PZWL 2013
- "Langerhans-cellen: het milieu in gezondheid en ziekte voelen" J.Decker et. al. Front Immunol. 2018; 9:93 - online toegang
- "Het evenwicht tussen immuniteit en tolerantie: de rol van Langerhans-cellen" K. Mutyambizi et. al. Cell Mol Life Sci. 2009 Mar; 66 (5): 831-840. - onlinetoegang
- "Langerhans-cellen - dendritische cellen van de epidermis" N.Romani et.al. APMIS Journal of Pathology, Microbiology and Immunology, Volume 111, Issue 7-8, juli 2003
- "Tumor-immunotherapie door epicutane immunisatie vereist langerhans-cellen." P. Stoitzner et.al. Journal of Immunology 01 Feb 2008, 180 (3) - online toegang
- "Uitputting van Langerhans-gastheercellen vóór transplantatie van alloreactieve donor-T-cellen voorkomt huidtransplantatie-versus-gastheerziekte." Merad M. et.al. Nat Med. 2004 mei; 10 (5): 510-7 - Onlinetoegang
- "Immunologische functie van Langerhans-cellen bij HIV-infectie." Matsuzawa T.et. al. J Dermatol Sci. Augustus 2017; 87 (2): 159-167
- "Verhoogd aantal Langerhans-cellen in de epidermis van diabetische voetulcera hangt samen met genezingsresultaat" O. Stojadinovic, Immunol Res. Dec 2013; 57 (0): 222-228 - Onlinetoegang

Lees meer artikelen van deze auteur